- Đột nhiên đau chân, người đàn ông phát hiện mắc bệnh hiểm nghèo 24/04/2024, 11:13
- Bướu tuyến thượng thận, phát hiện và điều trị thế nào? 24/04/2024, 11:11
- Viêm đường tiết niệu gia tăng vào mùa nắng, lý do vì sao? 24/04/2024, 11:01
- Trào ngược dạ dày thực quản, đâu chỉ là ợ nóng, ợ chua 22/04/2024, 10:59
- Nhiễm khuẩn tiết niệu do vi khuẩn kháng thuốc, có điều trị dứt điểm? 17/04/2024, 11:06
- Nhiễm khuẩn đường tiết niệu, tiểu máu, tiểu mủ vì sao cần điều trị ngay? 17/04/2024, 10:55
- Sử dụng thuốc tăng cường sinh lý để kéo dài 'cuộc yêu', có nên không? 08/04/2024, 10:51
- 10 nhầm lẫn về bệnh lý nam khoa 29/03/2024, 10:43
- Sau hành vi nguy cơ, cần xét nghiệm gì để tìm ra sớm các bệnh lây qua đường tình dục? 29/03/2024, 10:38
- Dinh dưỡng sau phẫu thuật đường tiêu hóa 26/03/2024, 13:01
Những kiến thức về rò hậu môn
-
- ĐẠI CƯƠNG
- Định nghĩa
- ĐẠI CƯƠNG
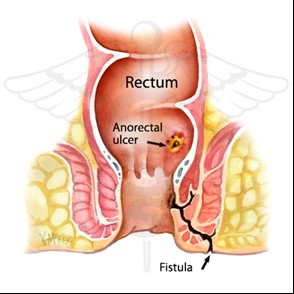
Bệnh lý nhiễm trùng vùng hậu môn trực tràng thường gặp là 2 bệnh lý áp xe cấp tính quanh hậu môn và rò hậu môn. Rò hậu môn là hậu quả của áp xe quanh hậu môn chữa trị không tốt. Rò hậu môn có thể là triệu chứng của một số bệnh lý đặc hiệu. Hiện nay rò hậu môn được xếp vào loại nhiễm trùng không đặc hiệu, do nhiễm trùng các tuyến hậu môn ở giữa hai cơ thắt.
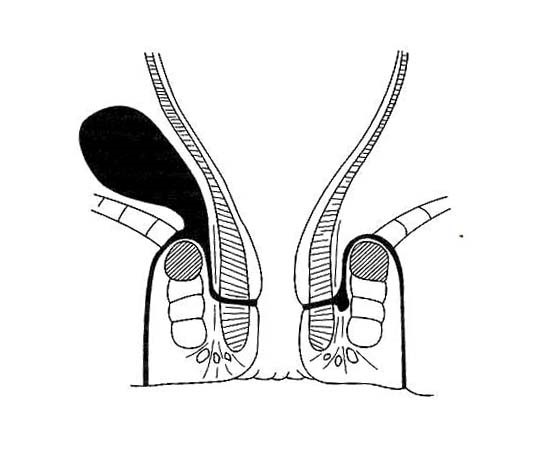
Đường rò hậu môn là đường hầm thông nối giữa bên trong trực tràng hậu môn ra da bên ngoài xung quanh hậu môn. Nó bắt đầu như một vết loét bề mặt (hình 1), mà bị nhiễm tạo ra một áp xe hậu môn mà sau đó vỡ ra để lại một đường thông nối giữa hậu môn bên trong với da bên ngoài của vùng quanh hậu môn. Lỗ rò gây ra một rỉ mủ mãn tính mà thường có mùi khó chịu.
-
-
- Nguyên nhân
-
Áp xe quanh hậu môn và rò hậu môn là do cùng nguyên nhân và thể hiện trên lâm sàng hai dạng khác nhau, áp xe ở dạng cấp tính và rò ở dạng mạn tính.
-
-
-
- Nguyên nhân không đặc hiệu
-
-
Do viêm nhiễm xuất phát từ tuyến hậu môn do vi khuẩn như trực khuẩn coli, tụ cầu trùng, liên cầu trùng…
-
-
-
- Nguyên nhân đặc hiệu
-
-
Nhiều bệnh lý có thể đưa đến rò hậu môn:
- Viêm túi thừa.
- Bệnh lao.
- Bệnh Crohn.
- Nấm actinomycosis, chlamydia, lymphogranuloma venereum (LGV), bệnh giang mai, bệnh HIV. Khoảng 30% bệnh nhân nhiễm HIV phát triển áp xe hậu môn trực tràng và lỗ rò.
- Dị vật vùng hậu môn và tầng sinh môn.
- Ung thư hậu môn trực tràng.
- Chấn thương: do đụng dập, do phẫu thuật như phẫu thuật tiền liệt tuyến, cắt tầng sinh môn lúc sanh, mổ trĩ.
- Chiếu xạ vùng chậu.
- Ung thư bạch huyết.
- Lymphogranuloma venereum.
- Bệnh lý về tuyến pilonidal (pilonidal disease).
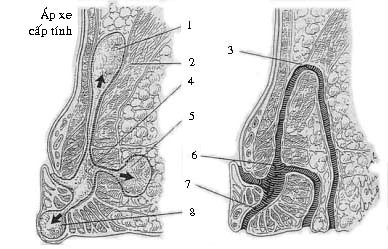
| Hình 1a, 1b | |
1. áp xe trên cơ nâng, 2. cơ mu trực tràng, 3. rò ngoài cơ thắt, 4. áp xe giữa cơ thắt,
5. áp xe ụ ngồi, 6. rò xuyên cơ thắt, 7. rò giữa cơ thắt, 8. áp xe quanh lỗ hậu môn
Hình 2a. Hình ảnh áp xe và rò hậu môn theo thuyết khe tuyến của Parks và Eisenhammer
-
-
- Phân loại và giải phẫu bệnh rò hậu môn
-
Sự thành công trong phẫu thuật rò hậu môn tùy thuộc vào sự phát hiện đường đi của đường rò qua cấu trúc giải phẫu của cơ vòng hậu môn. Nếu không biết được mối liên quan này thì thường dẫn đến thất bại trong phẫu thuật và kết quả là rò tái phát hay đi cầu mất tự chủ. Vì vậy phân loại giải phẫu bệnh của đường rò là điều rất quan trọng.
Phân loại rò hậu môn: người ta chia ra đơn giản hay phức tạp:
- Rò đơn giản: là khi chỉ có 1 lỗ trong, 1 lỗ ngoài và 1 đường rò nối thông lỗ trong và lỗ ngoài.
- Rò phức tạp: đường rò nhiều ngóc ngách phức tạp. Nhiều khi mủ chảy ra ngoài da bằng nhiều lỗ.
Ngoài ra còn tùy vị trí và đường đi của đường rò người ta còn chia ra:
- Rò dưới niêm mạc
- Rò liên cơ thắt: lỗ rò nằm phía ngoài gần lỗ hậu môn.
- Rò xuyên cơ thắt thấp: đường rò đi xuyên qua phần dưới cơ thắt hậu môn, lỗ ngoài nằm xa lỗ hậu môn.
- Rò xuyên cơ thắt cao: đường rò đi xuyên qua phần trên cơ thắt hậu môn, lỗ ngoài nằm xa lỗ hậu môn.
- Rò trên cơ thắt: đường rò đi qua phần trên cơ thắt hậu môn, lỗ ngoài nằm xa lỗ hậu môn.
- Rò ngoài cơ thắt: đường rò đi từ khoang trên cơ nâng xuyên qua cơ nâng (không xuyên qua cơ thắt) loại này là hậu quả của áp xe trên cơ nâng hậu môn.
Ngoài ra còn có loại rò chột là loại rò không có lỗ trong.
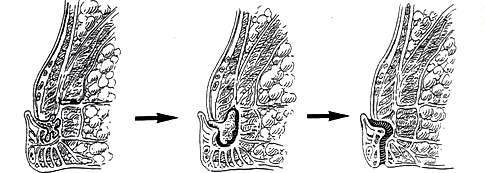
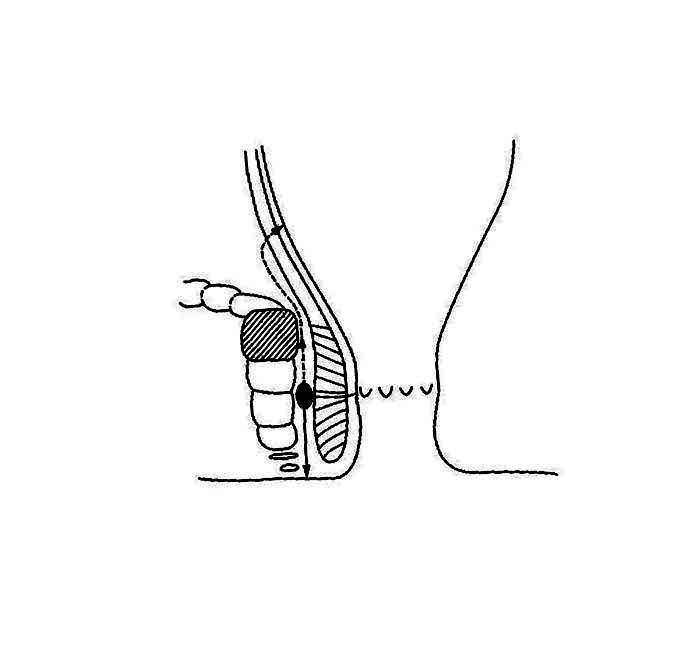
Sau đây là bảng phân loại của BV St Mark dựa trên nghiên cứu điều trị 400 ca tại đây. Thuyết khe tuyến là căn bản mà bảng phân loại này dựa vào, với khởi đầu của rò hậu môn là xuất phát từ ổ áp xe ở giữa hai cơ thắt và sau đó là đường rò nguyên phát (Hình 2ab). Bảng phân loại này gồm 4 nhóm chính:
- Giữa hai cơ thắt (intersphincteric).
- Xuyên cơ thắt (Transsphincteric).
- Trên cơ thắt (Suprasphincteric).
- Ngoài cơ thắt (Extrasphincteric).
Các nhóm này có thể chia thêm các nhánh phụ hay những đường rò thứ phát (Hình 3).
Rò giữa cơ thắt: chiếm tỷ lệ 45% trong nhóm bệnh của BV St Mark, thường là rò đơn giản, nhưng đôi khi cho các đường rò cao hơn đổ vào trực tràng hay không có lỗ rò ngoài.
Rò xuyên cơ thắt: chiếm tỷ lệ 29%, có đường rò nguyên phát xuyên cơ thắt ngoài với các lỗ rò ngoài ở vùng ụ ngồi. Đa số các đường rò này không có biến chứng và chỉ có một đuờng rò nguyên phát. Đôi khi vẫn có đường rò đổ vào trực tràng ở trên hay dưới cơ nâng hậu môn.
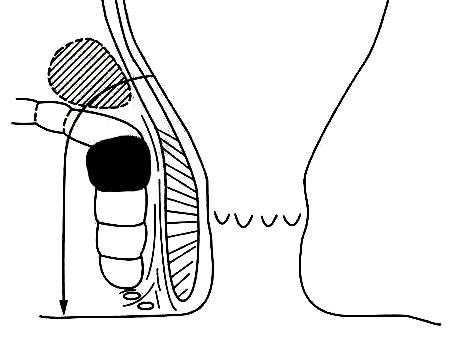
Rò trên cơ thắt: chiếm tỷ lệ 20%, đường rò này chạy lên trên cơ mu trực tràng và đổ xuống xuyên cơ nâng và hố ngồi trực tràng để tới da.
Rò ngoài cơ thắt: chiếm tỷ lệ 5%, đường rò này không liên quan đến cơ thắt và phân loại dựa trên bệnh lý nguyên ủy của nó.
|
Rò giữa cơ thắt với đường rò lên trên và xuống dưới |
|
|
Rò trên cơ thắt
|
Rò ngoài cơ thắt
|
| Hình 3. Bảng phân loại rò theo BV St Mark | |
-
- CHẨN ĐOÁN
- Lâm sàng
- CHẨN ĐOÁN
Bệnh sử, bệnh nhân bị nhiễm trùng quanh hậu môn thường có xu hướng đến khám sớm, 2-3 ngày sau triệu chứng đầu tiên xuất hiện, với triệu chứng đau và (sưng) có một khối căng sờ được ở rìa lỗ hậu môn, có rỉ dịch mủ hậu môn kích thích đi cầu. Bệnh nhân với áp xe ở ụ ngồi có xu hướng đến bệnh viện trễ hơn, với những than phiền mơ hồ hơn, nhưng bởi vì với ổ tụ mũ tương đối lớn ở mô quanh ụ ngồi nên thường có dấu hiệu sốt và ảnh hưởng đến tổng trạng chung, khám sẽ thấy một khối căng, đổi màu da quanh hậu môn. Nếu ổ nhiễm trùng cao hơn ở trên cơ nâng hậu môn thì bệnh nhân có triệu chứng đau ở trực tràng, rối loạn đi cầu. Trường hợp áp xe dưới niêm mạc ở ống hậu môn khi thăm trực tràng sẽ phát hiện một khối căng ở ống hậu môn và bệnh nhân sẽ cảm thấy giảm đau và dễ chịu khi có mũ chảy ra ở hậu môn. Bệnh nhân với lỗ rò đã hình thành thường có tiền sử có những cơn đau ngắt quảng và mũ chảy ra từ một lỗ ở tầng sinh môn, cơn đau tăng lên khi mũ không chảy ra và giảm đau khi có mũ thoát ra. Trường hợp có lỗ trong ở trực tràng to thì có thể thấy phân chảy ra ở lỗ rò ngoài.
Những điểm quan trọng trong bệnh sử của bệnh nhân có thể nghĩ đến một lỗ rò phức tạp bao gồm:
- Bệnh viêm ruột, viêm túi thừa.
- Xạ trị trước đó cho tuyến tiền liệt hoặc ung thư trực tràng.
- Lao, Tiểu đường, Điều trị steroid.
- Suy giảm miễn dịch (HIV).
- Theo Goodsall và Miles có 5 điểm thiết yếu trong chẩn đoán rò hậu môn:
- Xác định vị trí lỗ rò ngoài.
- Xác định vị trí lỗ rò trong.
- Phát hiện đường đi của đường rò nguyên phát.
- Phát hiện sự hiện diện các đường rò thứ phát (đường nhánh).
- Phát hiện sự hiện diện của bệnh lý khác gây ra rò.
Khi đã xác định được lỗ rò trong và ngoài, thì có thể tìm được đường rò nguyên phát và khi thăm trực tràng sờ thấy được đường rò kéo dài lên trên là điểm báo động có đường rò thứ phát. Khoảng cách giữa lỗ rò ngoài với rìa hậu môn có thể giúp ta phân biệt được rò giữa cơ thắt và rò xuyên cơ thắt và lỗ rò ngoài càng xa rìa hậu môn thì càng dễ nghĩ đến đường rò phức tạp và rò lên cao.
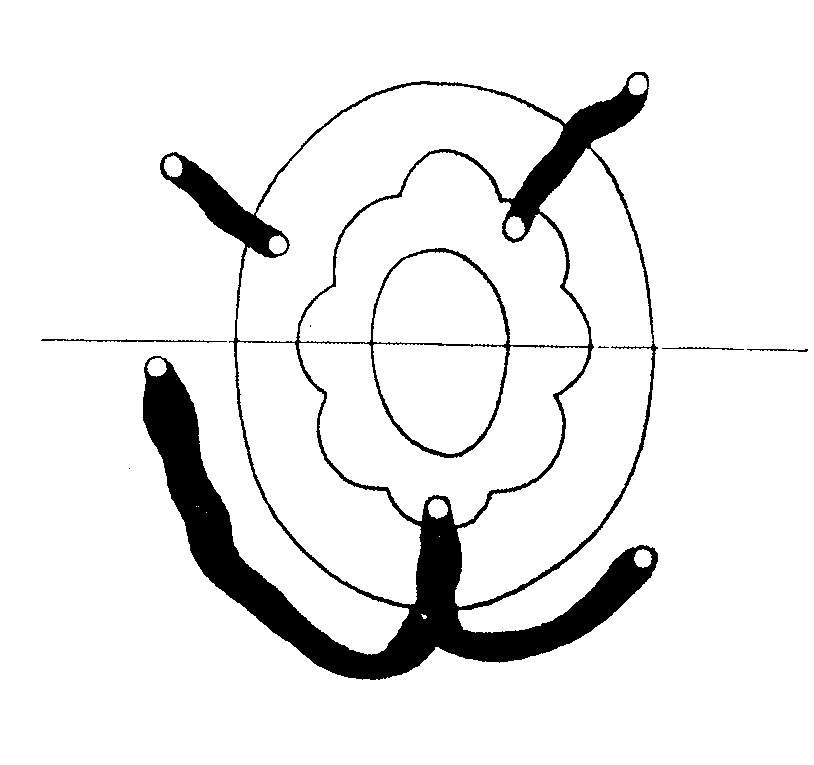
Định luật Goodsall giúp ta tìm được lỗ rò trong khi thấy được lỗ rò ngoài. Tuy nhiên định luật này có một ngoại trừ là nếu lỗ rò ngoài xa rìa hậu môn > 3cm và đường rò kèm với bệnh lý khác như bệnh Crohn’s và bệnh lý ác tính.
Định luật Goodsall: trong loại rò mà lỗ rò ngoài nằm ở nửa sau của đường thẳng ngang đi qua lỗ hậu môn thì có lỗ rò trong nằm ở giữa đường sau. Trong loại rò mà lỗ rò ngoài nằm ở nửa trước của đường trên, đường rò đi thẳng vào trong ống hậu môn theo đường hướng tâm (Hình 4).
Bước đầu tiên thăm khám là xác định vị trí của lỗ ngoài, tiếp đó là sờ một cách cẩn thận vùng quanh hậu môn bằng ngón tay có thể cảm giác được sự hiện diện của đường rò thể hiện như một dây thừng xơ và hướng đi nguyên phát của đường rò. Khám bằng ngón tay trong lòng trực tràng có thể phát hiện lỗ trong dựa trên cảm giác dọc theo đường rò đến điểm tận cùng. Với bác sĩ chuyên khoa hậu môn học có kinh nghiệm có thể phát hiện 85% đường rò nguyên phát bằng thăm khám hậu môn trực tràng.
-
-
- Chẩn đoán hình ảnh
-
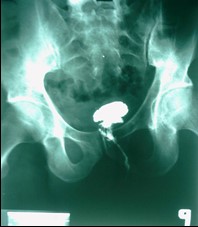
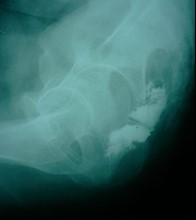
Chụp Xquang đường rò có cản quang
| Hình 5. Hình X quang đường rò có bơm thuốc cản quang | |
Bệnh nhân được chụp đường rò trước mổ có thể xác định chính xác được 25 – 48% các đường rò. Vì vậy kỹ thuật chụp XQuang có cản quang chỉ nên khảo sát với những trường hợp rò phức tạp hay nghi ngờ rò từ bàng quang, âm đạo trực tràng hay rò sâu tuy nhiên cần lưu ý thủ thuật này sẽ gây nhiễm trùng lan rộng và nặng thêm.
Nghiên cứu hồi cứu so sánh phim chụp đường rò với lúc phẫu thuật, lỗ rò trong trong ống hậu môn đã được xác định đúng 24% các ca so với phim chụp rò, và lỗ rò trong đổ vào trực tràng chỉ có 17%. Kết quả dương tính giả cho các ca có lỗ rò đổ cao trên trực tràng là 12%. Các tác giả lưu ý là kỹ thuật chụp X quang đường rò với áp lực bơm thuốc cản quang cao với mục đích phát hiện tất cả đường rò dễ có nguy cơ cao trong việc làm lan rộng ổ nhiễm trùng (Hình 5).
Chụp cắt lớp vi tính (CT scan) chỉ hữu ích hơn trong khi nghi ngờ các bệnh viêm quang trực tràng hơn phát hiện đường rò. CT đòi hỏi uống thuốc cản quang hay thụt qua hậu môn. (Phương pháp này ít dùng).
XQ có thụt baryt cản quang có thể hữu ích cho các bệnh nhân với nhiều lỗ rò hoặc bệnh rò tái phát để giúp loại trừ bệnh viêm ruột.
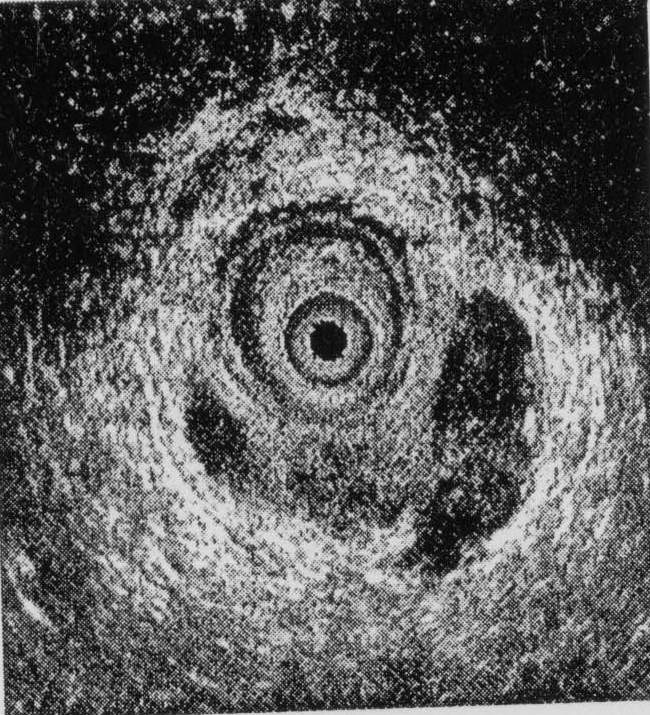
|
Hình 6. Hình ảnh siêu âm với đầu dò trong lòng trực tràng trong chẩn đoán áp xe cạnh hậu môn |
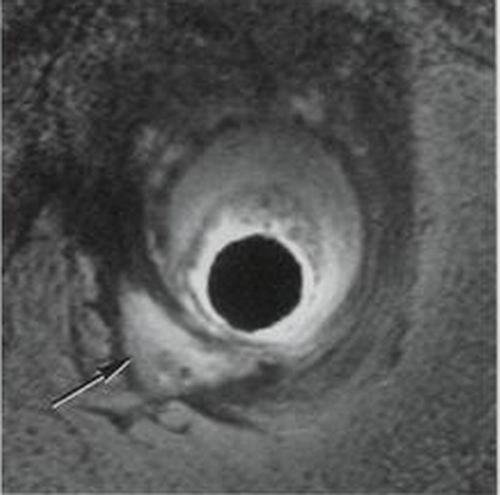
Hình 7. Hình ảnh áp xe cạnh hậu môn trên hình chụp MRI
|
AES (Anal Endosonography): siêu âm trong hậu môn giúp ta đánh giá được và phát hiện các ổ áp xe và các đường rò giữa cơ thắt và xuyên cơ thắt. Ngày nay Siêu âm nội soi trực tràng (AES) có kết hợp bơm oxy già là phương pháp được đánh giá là rẻ tiền nhất trong việc đánh giá toàn bộ cơ vòng trong và ngoài, phát hiện các đường rò (Hình 6). (Tuy nhiên tỷ lệ chính xác so với kết quả phẫu thuật cũng chỉ hơn 50%).
MRI (Magnetic Resonance Imaging):Chụp cộng hưởng từ là tiêu chuẩn vàng, có thể cho thấy hình ảnh sự hiện diện của vị trí ổ mủ và mô đường rò mà không cần dùng bất cứ thuốc cản quan nào. Trong nghiên cứu tiền cứu 35 bệnh nhân ở bệnh viện St Mark giữa chụp MRI với mô tả trong phẫu thuật, phát hiện 86% sự hiện diện đường rò nguyên phát đúng với phẫu thuật, 97% trong các trường hợp rò hình móng ngựa và 100% các ổ áp xe (Hình 7). Là lựa chọn khi đánh giá lỗ rò phức tạp và lỗ rò tái phát. Nó đã được chứng minh là làm giảm tỉ lệ tái phát bằng cách cung cấp thông tin về các cấu trúc trực tràng.
Nội soi trực tràng: có thể được thực hiện tại các đánh giá ban đầu để giúp loại trừ bất kỳ bệnh lý liên quan trong trực tràng. Đánh giá nội soi chỉ được thực hiện khi có chỉ định.
-
-
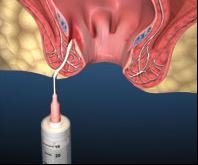
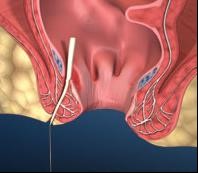
- Thăm khám và làm các thủ thuật (soi - siêu âm qua trực tràng) chẩn đoán khi gây mê
-
Phương pháp này thường dùng ngay trước phẫu thuật vì khi cơ sở y tế không có MRI, hay siêu âm trực tràng mà khi bệnh nhân quá đau khi thăm khám và chụp XQ…khi can thiệp làm thủ thuật chẩn đoán mà tỷ lệ phát hiện lỗ rò trong cho kết quả thấp. Phương pháp này thường dùng như banh rộng hậu môn và bơm oxy già, xanh methylen hay chất có màu như Betadine qua lỗ rò bên ngoài, có thể kết hợp siêu âm nội soi lúc này để phát hiện hết tất cả ngóc ngách đường rò. Đường rò được thăm dò bằng que đầu cùn thông qua lỗ rò bên ngoài, từ đó giúp vạch ra những hướng của đường rò; nếu nó tiếp cận lỗ trong trên đường răng lược (cần thận trọng để không sử dụng thăm dò quá mức và tạo ra những đoạn đường rò sai lầm).
-
- ĐIỀU TRỊ
- Nguyên tắc điều trị
- ĐIỀU TRỊ
Nhiễm trùng cấp tính là một chỉ định sớm cho việc phẫu thuật và dẫn lưu.
Hai nguyên tắc chính của mổ rò hậu môn là:
- Bảo vệ an toàn cơ thắt.
- Cắt bỏ được đường rò.
Tai biến cắt đứt cơ thắt làm cho bệnh nhân đi cầu mất tự chủ là một tai biến rất đáng ngại hơn nhiều so với bệnh rò. Vì vậy thà rằng để thất bại trong điều trị, sẽ điều trị lần sau còn hơn là cắt đứt cơ thắt hậu môn, rất khó phục hồi.
-
-
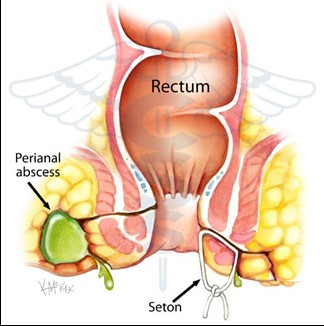
- Áp xe cạnh hậu môn
-
Phẫu thuật triệt để đường rò hậu môn không nên được thực hiện trong bối cảnh áp xe hậu môn trực tràng (trừ trường hợp lỗ rò nông và đường rò rõ ràng). Trong giai đoạn cấp tính, đơn giản và rạch thoát mủ áp xe là đủ. Chỉ khoảng 40% bệnh nhân sẽ phát triển thành đường rò.
-
-
- Các phương pháp phẫu thuật rò hậu môn
- Mở đường rò
- Các phương pháp phẫu thuật rò hậu môn
-
Nong rộng hậu môn, dùng một que thông có rãnh đưa từ lỗ rò ngoài theo đường rò nguyên phát vào đến lỗ rò trong, sau đó rạch trên que thông suốt dọc đường đi từ lỗ ngoài đến lỗ trong, đường rò được mở hoàn toàn và để đường rò đó lành thứ phát. Khi áp dụng phương pháp này, vấn đề quan trọng hàng đầu là không để có biến chứng đi cầu mất tự chủ. Vì vậy các loại rò xuyên cơ thắt cao, nhất là đường rò ở phía trước ở phái nữ và rò trên cơ thắt thường không áp dụng được phương pháp này.Phương pháp này áp dụng tốt cho loại rò giữa cơ thắt và xuyên cơ thắt thấp nhưng còn phải tùy thuộc vào kinh nghiệm của phẫu thuật viên trong việc nhận định thương tổn.
-
-
-
- Cắt đường rò
-
-
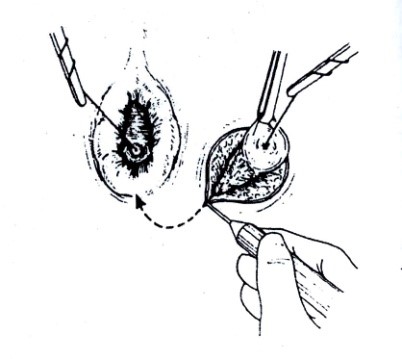
Là kỹ thuật mổ lấy trọn mô xơ đường rò dành cho các đường rò nông, khởi đầu cắt từ lỗ rò ngoài và theo mô đường rò đi lần vào đến lỗ rò trong bằng dao thường hay dao điện. (Hình 8AB).Điều quan trọng là vết mổ không lành da sớm sẽ gây ra một lỗ rò tái phát. Kết quả kiểm tra siêu âm có thể giúp phân biệt xơ sớm. Lành vết thương thường xảy ra trong vòng 6 tuần. Tỷ lệ lành 85% - 95%.
-
-
-
- Cột dây thun
-
-
Chỉ định cột dây thun cho các lỗ rò cao xuyên cơ thắt, rò tái phát, rò phức tạp cơ xuyên cơ thắt ngoài. Rò phía trước ở nữ, và những trường hợp suy giảm miễn dịch.
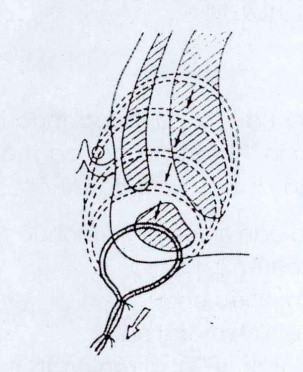
Đặt một dây thun vào đường rò sau khi đã cắt được đường rò nhưng không xác định được khối cơ vòng ngoài liên quan với đường rò, việc cột dây thun này còn có tác dụng dẫn lưu mũ và an toàn cho phẫu thuật đường rò. Việc cột dây thun này có 3 tác dụng:
- Bảo vệ sự toàn vẹn cơ vòng ngoài.
- Dẫn lưu ổ nhiễm trùng và làm thay đổi tình trạng nhiễm trùng cấp tính.
- Như là phương pháp mở rộng đường rò nhưng giảm bớt hậu quả của việc cắt tổng số cơ trong một phẫu thuật.
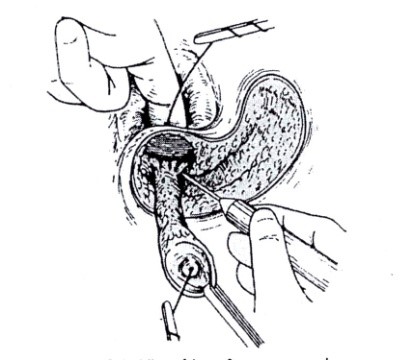
Chìa khóa của phương pháp cột dây thun là tổng số cơ bị cắt được thực hiện từng giai đoạn và có thời gian cho phép sự phát triển mô sợi giữa cơ bị cắt. Trước khi cơ vòng bị cắt một khối lớn. Tại bệnh viện St Mark áp dụng phương pháp cột dây thun trong trường hợp đường rò ngoài cơ thắt với lỗ rò trong ở trên cao, đường rò xuyên cơ thắt cao ở phía sau và đường rò trên cơ thắt (Hình 9.A.B.C). Tỉ lệ thành công để cắt rò cột thun là khoảng 60 – 78%. Tuy nhiên, tỷ lệ tiêu không tự chủ lâu dài có thể vượt quá 30%.
|
Hình 8AB. Hình cắt mô xơ đường rò
|
|||
|
Hình 9. A.B.C. Cột dây thun trong điều trị rò hậu môn |
|||
-
-
-
- Kỹ thuật hạ niêm mạc trực tràng che phủ với lỗ rò trong ở trên cao
-
-
Chỉ định như cột thun, ưu điểm là không làm tổn thương cơ thắt và tỷ lệ thành công khả năng tái phát tại 19 tháng là 8% so với 7%. Với những bệnh nhân có thể tái phát cao hơn hơn khi đường khâu bị nhiễm trùng.
-
-
-
- Keo sinh học và nút vá lỗ rò
-
-
Kỹ thuật này không làm tổn thương thêm cơ thắt nhưng chỉ áp dụng cho những đường rò đơn giản và tỷ lệ tái phát rất cao cho những rò phức tạp.
-
-
-
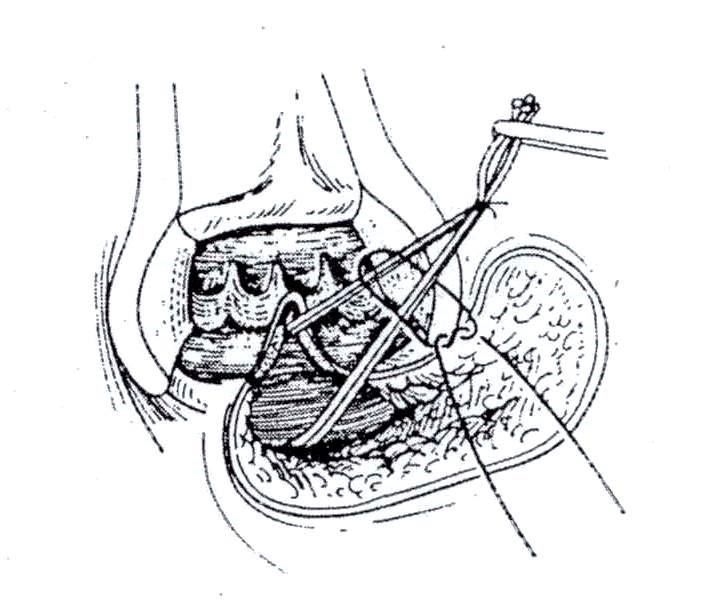
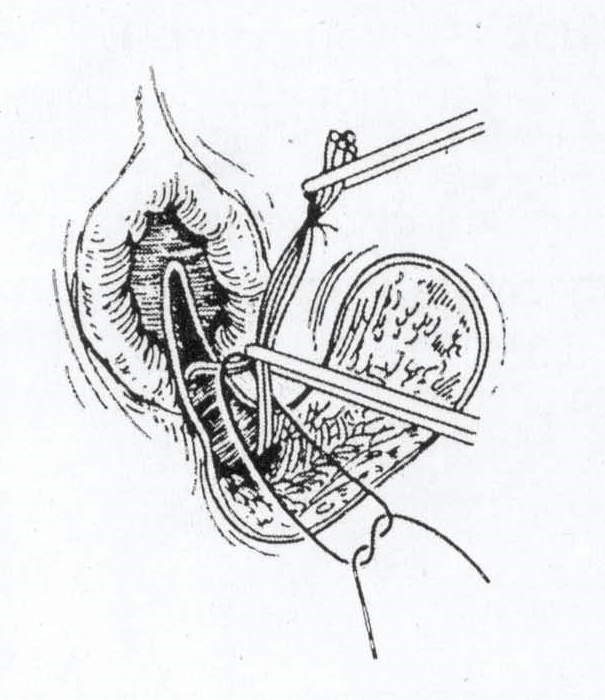
- Kỹ thuật Lift
-
-
Cắt cột đường rò xuên cơ thắt có khâu kín lỗ rò trong: Xác định lỗ rò trong bằng van Ferguson hay banh hậu môn, sau đó thăm dò bằng que, mở đường mổ gian cơ thắt hình cung. Bóc tách tỉ mỉ bộc lộ đường rò lấy đi đường rò và lỗ rò trong khâu kín lại. Phần bên ngoài được cắt bỏ hay nạo sạch kiểm tra kỹ đường rò được lấy đi hoàn toàn . Tỷ lệ thành công tái phát 1/22 ca trong 6 tháng (Nguyễn Trung Tín).
-
-
-
- Làm hậu môn nhận tạo trên dòng
-
-
Để tạo thuận lợi cho việc điều trị kéo dài lỗ rò hậu môn phức tạp. Chỉ định thường gặp nhất bao gồm những bệnh nhân bị hoại tử đáy chậu, bệnh Crohn hậu môn trực tràng nặng, lỗ rò trực tràng âm đạo, và lỗ rò do phóng xạ gây ra. Hậu môn nhân tạo sẽ có hiệu quả ở những bệnh nhân kiểm soát nhiễm trùng huyết Hoại thư Fournier vùng tầng sinh môn, bộ phận sinh dục, hoặc quanh hậu môn.
-
-
- Tiên lượng
-
- Cắt đường rò Tỷ lệ báo cáo tái phát là 0-18%.
- Cột dây thun Tỷ lệ báo cáo tái phát là 0-17%.
- Kỹ thuật hạ niêm mạc trực tràng Tỷ lệ báo cáo tái phát là 1-17%, và tỷ lệ của bất kỳ tiêu không tự chủ là 6-8%
-
- Biến chứng
-
Biến chứng sau phẫu thuật sớm có thể bao gồm
- Bí tiểu.
- Chảy máu.
- Són phân.
- Thuyên tắc trĩ.
Biến chứng sau phẫu thuật chậm trễ có thể bao gồm:
- Tái phát.
- Tiêu không tự chủ (phân).
- Hẹp hậu môn - Các quá trình chữa bệnh gây xơ của ống hậu môn.



 Tìm bác sĩ
Tìm bác sĩ Lịch khám bệnh
Lịch khám bệnh