- Thay tĩnh mạch chủ, cứu sống hai người bệnh bị hẹp đường dẫn máu về tim 03/05/2024, 14:20
- Thông tin Hội thảo khoa học Cập nhật điều trị ngoại khoa bệnh trào ngược dạ dày - thực quản (GERD) 08/04/2024, 11:24
- 10% dân số Việt Nam mắc bệnh trào ngược dạ dày thực quản 08/04/2024, 10:53
- Khoảng 40% người Việt trên 50 tuổi mắc bệnh trĩ 03/04/2024, 10:48
- Tạo hình mô trĩ bằng laser LHP, phương pháp ít xâm lấn hiện đại nhất trong phẫu thuật trĩ 25/03/2024, 16:02
- Trẻ hóa người mắc bệnh trĩ, có bệnh nhân mới 16 tuổi 25/03/2024, 15:55
- Bệnh viện Bình Dân tổ chức Hội thảo Điều trị trĩ với phương pháp tạo hình mô trĩ bằng laser 23/03/2024, 10:03
- Nỗ lực điều trị ung thư và bảo tồn quả thận độc nhất cho ca bệnh hiếm gặp 22/03/2024, 15:47
- Xoắn tinh hoàn, bỏ lỡ giờ vàng sẽ 'mất đạn' 21/03/2024, 13:22
- Cắt bướu, bảo tồn thận cho người bệnh có thận độc nhất 20/03/2024, 14:28
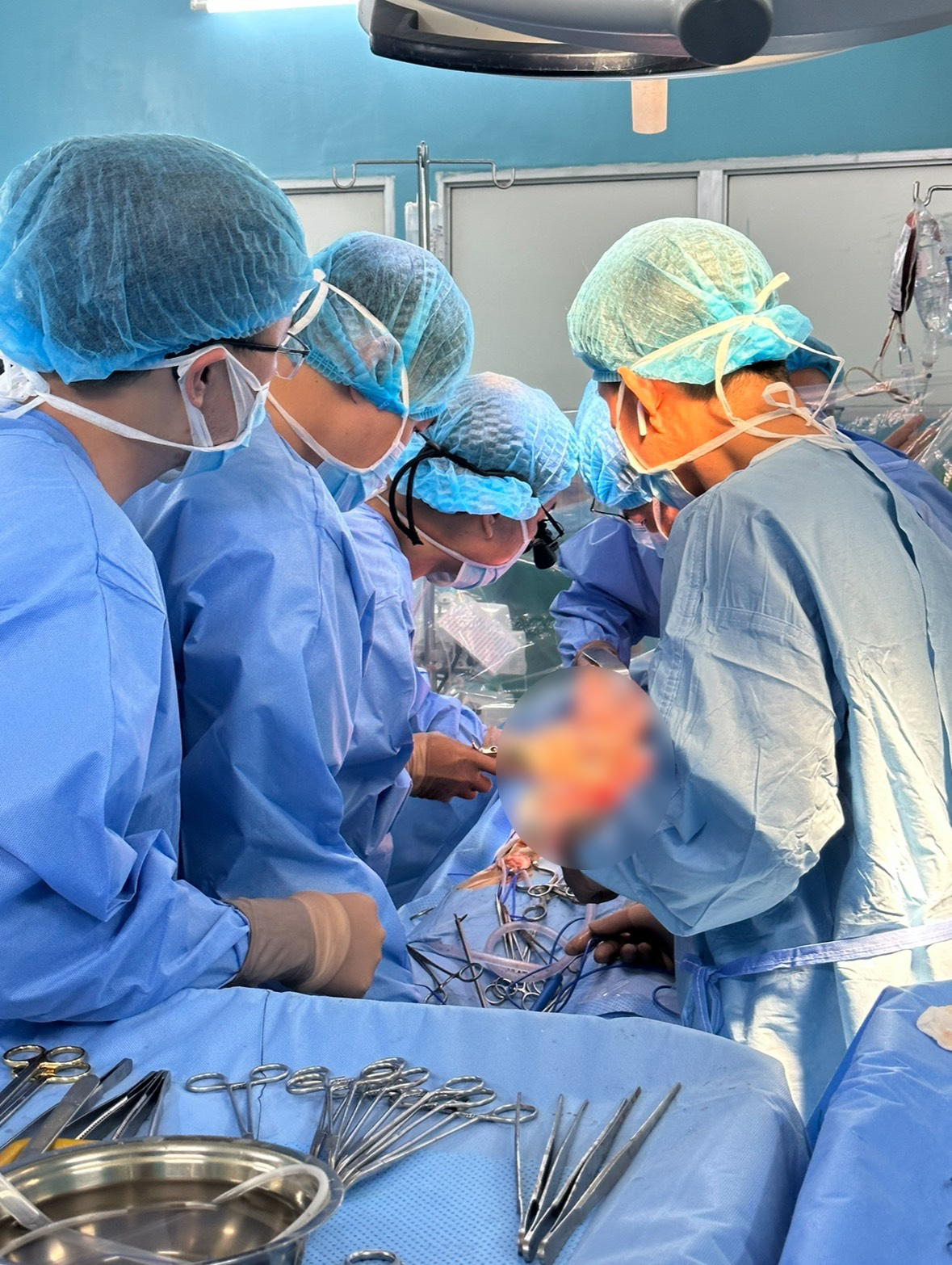
Phẫu thuật thay tĩnh mạch chủ, cứu sống hai người bệnh có chồi bướu chít hẹp đường dẫn máu về tim
Trong chưa đầy 1 tháng, Bệnh viện Bình Dân đã thực hiện hai cuộc phẫu thuật phức tạp để thay mới tĩnh mạch chủ dưới, cứu tính mạng hai người bệnh có chồi bướu xuyên thành chít hẹp tĩnh mạch chủ cản trở máu về tim. Đáng lưu ý, cả hai trường hợp người bệnh đều được phát hiện bệnh khi khối ung thư xâm lấn và viêm dính phức tạp trong ổ bụng mà trước đó họ không hề hay biết.
Các bác sĩ Bệnh viện Bình Dân trước đây đã từng có kinh nghiệm thực hiện mở tĩnh mạch chủ, lấy chồi bướu cho nhiều trường hợp chồi bướu lan vào lòng tĩnh mạch. Thế nhưng, với hai trường hợp này, ê kíp phẫu thuật phải vượt qua những thử thách mới và thực hiện những kỹ thuật mới: chồi bướu xâm lấn chít hẹp hoàn toàn đoạn thành mạch chủ dưới, buộc các bác sĩ phải thay mới đoạn tĩnh mạch chủ dưới, một phẫu thuật mà hiện nay ngay cả trong y văn thế giới cũng chỉ mới có vài tác giả báo cáo những trường hợp hiếm gặp. Tĩnh mạch chủ dưới là mạch máu lớn trong bụng, dẫn máu toàn bộ cơ thể dưới về tim, khi bị tắc sẽ gây phù chân và rối loạn huyết động học.
Thay tĩnh mạch chủ để cứu sống người bệnh bướu thận di căn
Ông P.V.Đ (60 tuổi, TP.HCM) đi khám vì chân phải đột nhiên đau nhiều không rõ nguyên nhân gần một tuần, kèm sốt. Ông Đ diễn tả là chân phải đau đến mức “muốn rụng giò” khiến một người chưa bao giờ chịu đi khám bệnh như ông phải tìm gặp bác sĩ. Qua siêu âm, các bác sĩ tại địa phương phát hiện ông Đ có bướu thận phải nên chuyển người bệnh đến Bệnh viện Bình Dân chuyên sâu về ngoại khoa. Tại Bệnh viện Bình Dân, qua hình ảnh CT-scan có cản quang và MRI, các bác sĩ phát hiện bướu thận phải kích thước lớn 80 mm x 40 mm và chồi bướu đã ăn lan, xuyên vào thành tĩnh mạch chủ dưới gây chít hẹp khiến máu từ chân phải không chảy về tim được. Đây chính là lý do làm cho người bệnh đau chân dữ dội.
Theo y văn, ung thư thận có chồi bướu vào lòng tĩnh mạch chiếm 4-10% các tổng số người bệnh. Nếu không điều trị, thời gian sống trung bình của người bệnh là 5 tháng. Tuy nhiên, trường hợp phát hiện muộn như ông Đ, các bác sĩ ước tính bệnh nhân khó giữ được tính mạng trong 2 tuần tiếp theo nếu không phẫu thuật do bướu sẽ lan dần về tim, lên phổi gây tắc nghẽn tuần hoàn. Trước tình thế cấp bách của người bệnh, Ban giám đốc Bệnh viện Bình Dân đã chủ trì hội chẩn toàn viện với sự tham gia của các chuyên khoa Tiết niệu, Ngoại tiêu hóa, Ngoại gan mật, Tim-Mạch máu và Gây mê Hồi sức để tìm phương án phẫu thuật tối ưu cứu sống người bệnh. Nhiều tình huống đã được đặt ra, trong đó các bác sĩ tiên lượng khả năng phải thực hiện thay mới hoàn toàn một đoạn tĩnh mạch chủ dưới đã bị chồi bướu xâm lấn. Đây là một kỹ thuật khó, đòi hỏi bác sĩ có kinh nghiệm phẫu thuật mạch máu.
BS.CKII. Hồ Khánh Đức, trưởng khoa Phẫu thuật Tim-Mạch máu, một trong những bác sĩ phẫu thuật cho người bệnh chia sẻ: “Sau khi các bác sĩ chuyên khoa tiết niệu thực hiện phẫu thuật robot cắt bỏ thận phải có bướu xâm lấn, các bác sĩ chuyên khoa mạch máu thực hiện thay tĩnh mạch chủ dưới. Nhờ có thêm phẫu thuật robot, chúng tôi chỉ thực hiện thêm đường mổ ngắn bằng một nửa so với thông thường để kẹp hai đầu tĩnh mạch, loại bỏ đoạn tĩnh mạch chủ có bướu di căn vào. Tiếp đến, đoạn tĩnh mạch khiếm khuyết được thay bằng đoạn ống ghép chất liệu nhân tạo dài hơn 10cm. Các bác sĩ đã lấy toàn bộ huyết khối trong tĩnh mạch chậu phải và tĩnh mạch thận trái, cắm lại tĩnh mạch thận trái để máu lưu thông từ tĩnh mạch thận trái về tim. Ca phẫu thuật đã thành công sau hơn 11 giờ nỗ lực của toàn bộ ê kíp bác sĩ nhiều chuyên khoa”.
Hai ngày sau phẫu thuật, người bệnh đã vận động được tại giường. Ông Đ được cắt chỉ ở ngày hậu phẫu thứ 7 và xuất viện vào ngày hậu phẫu thứ 10. Trước khi xuất viện, người bệnh được kiểm tra ống ghép và mạch máu lưu thông tốt, chức năng thận trái tốt. Sau khi vết thương ổn định, người bệnh sẽ tiếp tục các liệu trình hóa trị để loại trừ các tế bào ung thư và sử dụng thuốc chống đông để phòng ngừa huyết khối sau này.
Ung thư tuyến thượng thận tái phát và di căn, người bệnh có nguy cơ tử vong nếu không thay đoạn tĩnh mạch chủ
Trường hợp thứ 2 là người bệnh P.T.N (37 tuổi), nhập viện vì đau hông lưng âm ỉ bên phải từ 2 tháng trước kèm ăn uống kém, sụt cân. Cách đây 5 năm, người bệnh từng được phẫu thuật do ung thư vỏ tuyến thượng thận bên phải, nhưng do dịch COVID-19 đến nay không tái khám.
Ung thư vỏ tuyến thượng thận (ACC) là ung thư hiếm gặp, những thống kê tại Hoa Kỳ và Hà Lan cho thấy tỷ lệ mắc ung thư vỏ tuyến thượng thận là 1-2 trường hợp trên 1 triệu người mỗi năm trong dân số chung. Đây là ung thư có tỉ lệ tái phát cao, lên đến 74% ngay cả khi cắt sạch bướu. Sau nhiều năm không theo dõi sau lần phẫu thuật đầu tiên, khi trở lại Bệnh viện Bình Dân lần này, các bác sĩ phát hiện bướu vỏ tuyến thượng thận đã tái phát và có kích thước 64x43x34mm (khoảng bằng trái banh tennis). Đáng kể, bướu đã xâm lấn gây huyết khối hoàn toàn đoạn tĩnh mạch chủ dưới lân cận, xâm lấn gan, bao quanh động mạch thận phải, dính cực trên thận phải và dính tá tràng. Đánh giá đây là một ca bướu tuyến thượng thận có chồi bướu ăn lan phức tạp vào tĩnh mạch chủ rất hiếm gặp, người bệnh còn trẻ và là trụ cột kinh tế của gia đình, Ban giám đốc Bệnh viện Bình Dân chủ trì hội chẩn toàn viện, thành lập ê kíp các bác sĩ thuộc chuyên khoa Niệu, Phẫu thuật tim - mạch máu, Ngoại tiêu hóa, Ngoại gan mật, Gây mê hồi sức, Ung bướu, Giải phẫu bệnh để lập kế hoạch phẫu thuật.
Ca phẫu thuật diễn ra trong gần 8 giờ với rất nhiều nỗ lực của các bác sĩ để gỡ dính, tách bướu an toàn ra khỏi đại tràng phải, tá tàng và cuống gan. Nếu bóc tách không khéo sẽ gây rách mặt sau tĩnh mạch chủ làm chảy máu khối lượng lớn và rất khó cầm. Tiếp theo, thận được cắt trọn để lấy sạch khối ung thư đã xâm lấn bao quanh động mạch thận. Đúng như kết quả hình ảnh học trên MRI trước phẫu thuật, bướu đã xâm lấn xuyên thành tĩnh mạch chủ nên không thể giữ lại đoạn tĩnh mạch chủ dưới chứa chồi bướu, các bác sĩ phẫu thuật mạch máu quyết định cắt trọn khối chứa đoạn tĩnh mạch chủ bị xâm lấn, tạo hình đoạn tĩnh mạch chủ dưới dài 6 cm bằng mảnh ghép sinh học từ màng ngoài tim bò. Ưu điểm của màng ngoài tim sinh học là bảo đảm tính năng sinh lý của mạch máu, chống huyết khối và có tính kháng khuẩn cao.
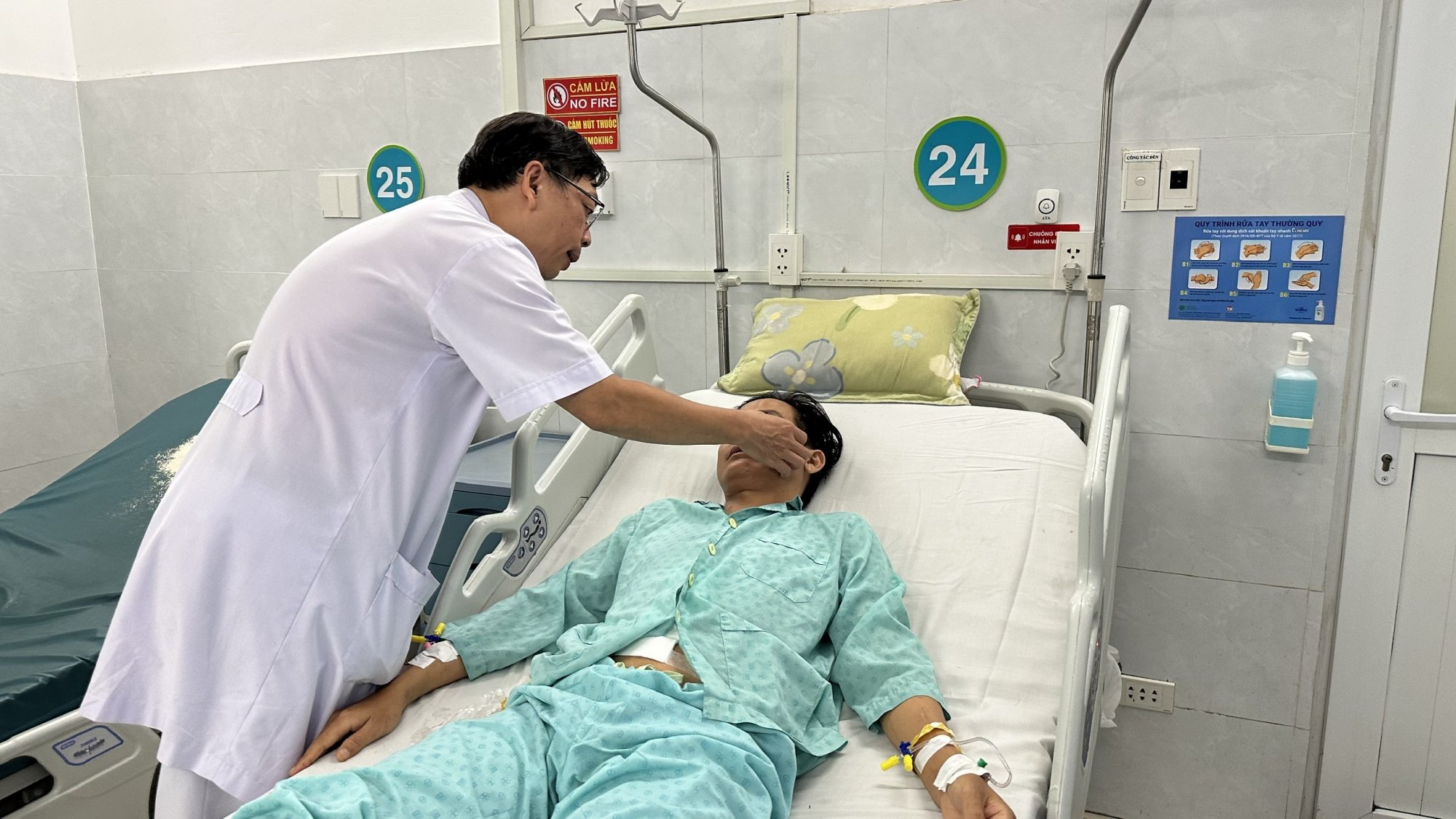
BS.CKII. Hồ Khánh Đức đang thăm khám và tư vấn cho người bệnh P.T.N trước xuất viện
Siêu âm doppler kiểm tra tĩnh mạch chủ tân tạo thấy thông nối tốt, huyết động bệnh nhân ổn định. Trong cuộc phẫu thuật kéo dài từ 9 giờ sáng đến 5 giờ chiều, người bệnh được truyền 4 đơn vị hồng cầu lắng, 2 đơn vị huyết tương tươi đông lạnh. Đến 5 giờ sáng hôm sau, người bệnh không cần dùng thuốc vận mạch, ngưng thở máy và được chuyển từ phòng hồi tỉnh về khoa theo dõi. Do tuyến thượng thận đã bị cắt bỏ, các chức năng về sản xuất hormone giúp điều chỉnh huyết áp và trao đổi chất, cân bằng nước-điện giải và chống stress sụt giảm nên người bệnh cần được bác sĩ tiếp tục điều trị thay thế những loại nội tiết thiếu hụt cho người bệnh.
Đối với phẫu thuật lớn như phẫu thuật cắt bướu thận, thay tĩnh mạch chủ kéo dài gần 8 giờ đồng hồ và cần khống chế tuần hoàn, các bác sĩ phẫu thuật đều nhấn mạnh vai trò của Gây mê Hồi sức. Khi bác sĩ phẫu thuật kẹp hai đầu tĩnh mạch chủ, là tĩnh mạch lớn nhất trong cơ thể, để tiến hành thay bằng ống ghép nhân tạo, huyết áp hạ rất thấp. Do đó, cần có tay nghề vững vàng và kinh nghiệm dày dạn của ê-kíp gây mê hồi sức để đảm bảo huyết động học cho người bệnh, các bác sĩ phẫu thuật mới có thể hoàn thành được cuộc phẫu thuật phức tạp kéo dài.
Nên tầm soát bệnh thay vì đợi đau mới đi khám
Các bác sĩ cho biết, trường hợp bướu thận có chồi bướu trong lòng tĩnh mạch mà có biểu hiện đau chân như ông Đ là một biểu hiện lâm sàng ít khi được ghi nhận. Đa số triệu chứng của bướu thận, người bệnh thường đau vùng hông lưng, tiểu máu. Người bệnh này lại chỉ có triệu chứng đau chân không rõ ràng. Chia sẻ với các bác sĩ từ giường bệnh, ông Đ cho biết thêm: “Trước đây tôi chưa từng đi bệnh viện khám bệnh, tôi luôn nghĩ mình có sức khỏe tốt. Tôi cũng chưa từng nghĩ đau chân có liên quan tới bướu thận nên để lan đến mạch máu”.
Khi không phát hiện bướu sớm, người bệnh Đ mất đi cơ hội điều trị triệt để, bướu thận và chồi bướu xâm lấn thành mạch thận lan đến tĩnh mạch chủ có thể về tim. Anh N cũng do không tái khám, đến khi phát hiện thì bướu đã xâm lấn vào thân tĩnh mạch gây chít hẹp đường dẫn máu về tim đe dọa tính mạng. Người bệnh cần lưu ý nếu đã có đau vùng hông lưng, tiểu khó, đau bụng, đau tức chân thì nên đến cơ sở y tế chuyên khoa để thăm khám sớm. Ngay với người bệnh khỏe mạnh, không có triệu chứng gì cũng nên đi siêu âm bụng mỗi năm để kiểm tra các cơ quan trong ổ bụng như gan, mật, tụy, thận, bàng quang… và tầm soát thêm mạch máu. Những người trên 40 tuổi cũng nên kiểm tra sức khỏe định kỳ hàng năm để phát hiện những bất thường mạch máu như xơ vữa động mạch, suy tĩnh mạch.
TS.BS Phạm Phú Phát, trưởng khoa Niệu A Bệnh viện Bình Dân, bác sĩ phẫu thuật và theo dõi bệnh chính cho bệnh nhân Đ và N khuyến cáo: “Hiện nay, có thể phát hiện bướu thận giai đoạn sớm, khi bướu chỉ mới có kích thước khoảng 1-3 cm bằng siêu âm ổ bụng. Khi phát hiện bướu ở giai đoạn sớm, việc cắt bướu bảo tồn thận sẽ rất thuận lợi và tiên lượng rất tốt cho người bệnh thay vì phát hiện muộn đến khi bướu đã xâm lấn hoặc di căn xa”.
TRẦN NHUNG - VĨNH PHƯỚC
Tổ truyền thông Bệnh viện Bình Dân



 Tìm bác sĩ
Tìm bác sĩ Lịch khám bệnh
Lịch khám bệnh